Presentazione dello Staphylococcus aureus
La famiglia degli stafilococchi comprende più di 20 specie, ognuna delle quali ha le sue caratteristiche distintive. Ma guardando uno qualsiasi dei rappresentanti di questo genere al microscopio, troviamo un ammasso di batteri tondeggianti, che ricordano "l'uva". Questo fenomeno è spiegato dalla capacità di un microrganismo di dividersi simultaneamente su più piani, formando un'immagine specifica.
Staphylococcus aureus (Staphylococcus aureus) è considerata la più famosa di tutte le specie della famiglia e può causare molte malattie diverse. La gamma di manifestazioni di infezione da stafilococco è enorme, che va da malattie della pelle minori a gravi danni irreversibili agli organi interni.
I neonati ei bambini dei primi mesi di vita sono più inclini alla manifestazione di infezione da stafilococco a causa delle peculiarità del sistema immunitario.
Il microrganismo ha preso il nome a causa del suo colore caratteristico. S. aureus è di colore dorato, a differenza del resto dei membri incolori della famiglia. Questa caratteristica è dovuta alla presenza di un pigmento del gruppo dei carotenoidi.
Ma non solo questo stafilococco è diverso nel colore, le sue proprietà patogene, la capacità di causare malattie e l'incredibile resistenza ai fattori ambientali giocano un ruolo maggiore. È questo batterio che è in grado di crescere e moltiplicarsi in un ampio intervallo di temperature (da 7 a 50 ° C), è resistente alle fluttuazioni di acidità e agli effetti di vari antisettici.
Inoltre, Staphylococcus aureus sintetizza una serie di enzimi che facilitano la penetrazione e la rapida diffusione nel corpo. Ad esempio, la catalasi protegge il microbo dall'azione dei radicali dell'ossigeno e le b-lattamasi distruggono la struttura degli antibiotici. La coagulasi provoca la coagulazione del plasma sanguigno, formando una sorta di capsula protettiva attorno ai batteri. aureus produce molte tossine, che determinano il decorso grave dell'infezione da stafilococco.
Gli stafilococchi sono stati distrutti con successo da farmaci antibatterici e potenti antisettici. Ma nel tempo, i microbi hanno iniziato ad adattarsi agli effetti di fattori aggressivi. Alcuni di loro hanno sviluppato resistenza ai comuni antibiotici, quindi possono causare le malattie più pericolose e intrattabili. Gli esperti chiamano questo tipo di stafilococco resistente alla meticillina (Staphylococcus aureus resistente alla meticillina o MRSA).

Da dove viene lo Staphylococcus aureus?
L'habitat preferito dello Staphylococcus aureus è la mucosa del naso e della bocca. Meno comunemente, il microbo può essere trovato nell'intestino, sulla pelle del perineo e delle ascelle. Circa il 39% degli adulti sani è portatore di S. aureus e il microbo si trova solitamente durante l'esame di routine dell'oronofaringe.
L'agente patogeno viene trasmesso da goccioline trasportate dall'aria (quando si parla, si tossisce, si starnutisce) o per contatto (attraverso le mani contaminate, oggetti domestici). La comparsa di S. aureus nella cavità nasale e orale è spesso rilevata già nei neonati. In questo caso, la fonte dell'infezione sono madri o operatori sanitari con trasporto asintomatico di stafilococco, elementi di cura per il bambino.
Puoi prendere lo stafilococco fuori dalle mura dell'ospedale. La frequenza portante dei batteri nel rinofaringe dei bambini di un anno raggiunge il 50%. Lo Staphylococcus aureus nell'intestino dei neonati fa parte della microflora nel 40% dei bambini, all'età di 2-3 anni, questa cifra diminuisce al 10-15%.
Cos'è la disbiosi transitoria dei neonati?
Se la gravidanza procede normalmente e la placenta fa fronte alla sua funzione protettiva, il feto rimane sterile. Quando si entra in un nuovo mondo pieno di microrganismi, la pelle e l'intestino delle briciole sono popolati da vari batteri. Già durante il parto, il bambino riceve la microflora del tratto genitale materno, quindi un'ulteriore contaminazione con microrganismi avviene dall'aria, dal latte materno e dalle mani del personale medico.
Ma se confronti la composizione della microflora di un bambino e di un adulto, puoi trovare batteri completamente diversi. Nelle prime settimane di vita, stafilococchi condizionatamente patogeni, funghi e vari ceppi di proteo si trovano spesso sulla pelle, sulle mucose e nell'intestino di un bambino.
Questa condizione è chiamata disbiosi neonatale transitoria (passeggera). Man mano che il bambino cresce, già a 1-3 settimane di vita, la microflora si trasforma. I batteri nocivi vengono gradualmente spostati dall'intestino dai bifidobatteri e la pelle viene colonizzata dai saprofiti. Si scopre che lo stafilococco aureo nei neonati è un evento abbastanza frequente.
Fattori di rischio per lo sviluppo di infezioni da stafilococco
Ma perché alcuni bambini sviluppano malattie, mentre altri non sanno nemmeno del loro portatore?
È stato stabilito che le condizioni predisponenti alla malattia sono:
- disturbi del sistema immunitario;
- danni alla pelle e alle mucose;
- inibizione della crescita della normale microflora del bambino.
La permanenza congiunta della madre con il bambino subito dopo la nascita, alimentando il bambino esclusivamente con latte materno contribuisce alla colonizzazione di microrganismi "utili". I batteri necessari per il bambino spostano gradualmente la flora condizionatamente patogena e contribuiscono al normale funzionamento del corpo.
In caso di mancato rispetto del regime sanitario e igienico, assistenza all'infanzia insufficiente, alimentazione delle briciole con una miscela di latte, la sostituzione della normale microflora può essere ritardata, aumenta il rischio di sviluppare malattie.
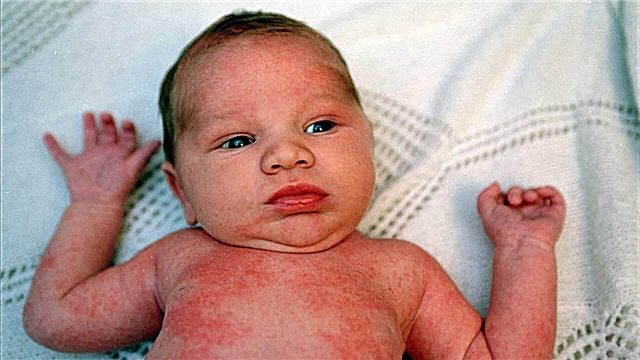
Manifestazioni di infezione da stafilococco nei neonati e nei bambini
I primi segni della malattia possono comparire sia pochi giorni dopo la nascita, sia nel primo anno di vita. Lo Staphylococcus aureus in un bambino può causare una varietà di malattie, ma più spesso la pelle, la ferita ombelicale e l'intestino del bambino sono colpiti.
Onfalite
In caso di inosservanza del regime igienico, l'infezione può penetrare nella ferita ombelicale. L'infiammazione copre rapidamente non solo il residuo ombelicale, ma colpisce anche la pelle, il grasso sottocutaneo e persino i vasi sanguigni in quest'area. Le condizioni del bambino si deteriorano bruscamente, il bambino diventa letargico, assonnato e perde peso.
L'onfalite in un neonato è una malattia grave che richiede cure mediche immediate e un trattamento complesso. Il ritardo nella nomina della terapia può portare alla diffusione dell'infezione con lo sviluppo della sepsi.
Lesione della pelle
Vesicolopustolosi
Questo disturbo colpisce i bambini nella prima settimana di vita. Piccole bolle (fino a diversi millimetri) compaiono sul cuoio capelluto, sulle cosce, sui glutei, in pieghe naturali. Gli elementi formati sono riempiti con un liquido trasparente, ma nel tempo diventa torbido. La gravità della condizione delle briciole dipende dal numero di eruzioni cutanee, ma in generale il decorso della malattia è favorevole.

Pemfigo dei neonati
La lesione cutanea in questa malattia si manifesta con la formazione di bolle fino a 1 cm di diametro, riempite con un fluido torbido, sieroso-purulento. Dopo aver aperto l'elemento, si trova una superficie erosiva, quindi appare una crosta. Lo stato delle briciole è disturbato, il bambino ha tutti i segni di intossicazione.
Il pemfigo dei neonati è una malattia pericolosa e altamente contagiosa. Se un trattamento adeguato viene iniziato in tempo, il recupero si verifica non prima di 2-3 settimane dopo la comparsa dei primi sintomi.
La dermatite esfoliativa di Ritter
Questa forma più grave di infezione della pelle da stafilococco nei neonati inizia a 1 o 2 settimane di vita del bambino. La malattia si manifesta con la formazione di crepe e stillicidio nell'area delle pieghe fisiologiche, dell'ombelico, degli angoli della bocca.
In poche ore, l'infezione si diffonde in tutto il corpo, formando aree di arrossamento sull'addome, sul tronco e sulle estremità. In futuro, nelle aree colpite compaiono bolle, crepe, erosione, che sono difficili da trattare. Allo stesso tempo, le condizioni del bambino si deteriorano in modo significativo.
A causa del danno specifico alla pelle, questa malattia è spesso chiamata "sindrome della pelle scottata". Il colpevole della malattia è l'ospedale, che ha sviluppato una resistenza significativa, lo stafilococco aureo.
Altre malattie della pelle causate da Staphylococcus aureus
Lo Staphylococcus aureus nei neonati può causare infiammazione purulenta dei follicoli piliferi, nel qual caso si parla di follicolite. Diffondendosi in profondità nei tessuti, l'agente patogeno può causare un ascesso, foruncolosi o carbonchio (se nel processo sono coinvolti più follicoli).
Malattia intestinale

Di lunga durata enterocolite stafilococcica spesso tormentano i bambini per i primi tre mesi. In questo caso, il bambino presenta frequenti feci molli, spesso di colore verdastro, mescolate a muco o sangue. Le condizioni del bambino dipendono in gran parte dalla gravità dell'infezione. Nei casi lievi, il bambino è preoccupato per un leggero aumento della frequenza delle feci e disturbi dispeptici inespressi.
Se la malattia è grave, i rischi di sviluppare disidratazione sono alti sullo sfondo di diarrea e vomito ripetuto. Un esame microbiologico delle feci delle briciole rivela lo Staphylococcus aureus nei neonati nelle feci.
Problemi respiratori
Sebbene lo Staphylococcus aureus possa causare una varietà di lesioni respiratorie nei neonati, sono più comuni nei bambini di mezza età e più grandi. In alcune situazioni è possibile la comparsa di tracheiti, bronchiti, polmoniti, otiti media di natura stafilococcica e nei neonati. Tali disturbi differiscono nella gravità del decorso e la polmonite da stafilococco spesso porta allo sviluppo di complicanze (ascesso, pleurite, pneumotorace).
La sconfitta di vari organi
Lo Staphylococcus aureus nei neonati può causare malattie in quasi tutti gli organi. Sono frequenti i casi di infiammazione purulenta del tessuto osseo (osteomielite) causata da questo particolare patogeno. Circa il 2-3% della meningite nei neonati è dovuta a S. aureus che invade le meningi. Le lesioni multiple purulente di vari organi di solito si verificano con la sepsi (un processo infiammatorio comune).
Sepsi
Lo sviluppo di una risposta sistemica è preceduto dall'ingresso dell'agente patogeno nel flusso sanguigno del bambino e dalla sua diffusione in tutti gli organi. A causa delle sue proprietà insolite, dell'elevata stabilità e della produzione di tossine, il microbo è in grado di moltiplicarsi rapidamente nel corpo, formando focolai di infezione purulenta.
Perché lo stafilococco aureo è pericoloso per un neonato
L'infezione da stafilococco nei neonati con varie patologie e nei bambini prematuri è particolarmente pericolosa. Queste briciole sono più soggette a una risposta infiammatoria sistemica. Anche con il giusto trattamento, la mortalità in questo gruppo raggiunge il 20%.
Allo stesso tempo, sono questi bambini i più suscettibili a una malattia pericolosa. La ragione di ciò è la ridotta reattività immunitaria, la permanenza prolungata nelle unità di terapia intensiva e la seconda fase dell'assistenza infermieristica e le manipolazioni invasive (allestimento di imbarcazioni, ventilazione meccanica).
Il trasporto dell'agente patogeno nei passaggi nasali di un neonato è di grande importanza epidemiologica e, in condizioni sfavorevoli, aumenta di 3 volte il rischio di sviluppare la sepsi. Se lo Staphylococcus aureus viene rilevato non solo nella cavità nasale, ma anche nella ferita ombelicale, il rischio di questa pericolosa condizione aumenta di 10 volte.
Metodi diagnostici
Microscopia
Per determinare se un bambino è portatore di un'infezione da stafilococco, è possibile eseguire un esame microscopico della secrezione dai passaggi nasali e dalla cavità orale, dalle feci e dai fluidi biologici. I risultati di questo studio possono essere ottenuti quasi immediatamente dopo la colorazione del biomateriale secondo Gram. Ma non vale la pena fare una diagnosi basandosi solo su questo metodo. Questo metodo aiuta a sospettare l'agente patogeno e determinare il piano per un ulteriore esame del bambino.
Gli esami del sangue di ELISA, RPGA non hanno valore diagnostico e non possono essere utilizzati per identificare l'agente patogeno.
Metodo batteriologico
Per molto tempo, il metodo diagnostico più diffuso e clinicamente significativo è la semina di biomateriali su un mezzo nutritivo. Entro 18 - 24 ore, i ricercatori possono rilevare la comparsa di colonie giallastre. Usando questo metodo, non solo puoi rilevare lo Staphylococcus aureus, ma anche identificarlo, determinarne le proprietà, la sensibilità ai farmaci antibatterici.
Particolare attenzione è riservata alla determinazione della sensibilità del microrganismo all'oxacillina. Gli stafilococchi resistenti a questo farmaco saranno immuni agli antibiotici β-lattamici comunemente usati, comprese le cefalosporine.

Diagnostica rapida
Per identificare rapidamente l'agente patogeno, è possibile utilizzare uno speciale test di agglutinazione al lattice. Questo test prevede l'adesione di un reagente caricato con fibrinogeno e anticorpi con coagulasi e proteina A specifica per Staphylococcus aureus. Entro 2 minuti dal test, è possibile rilevare una reazione di agglutinazione, la formazione di grumi specifici.
La rilevazione dei batteri stessi in mezzi biologici sterili (urina, liquido cerebrospinale, sangue, essudato pleurico) indica sempre lo sviluppo di infezione da stafilococco.
Trattamento delle malattie causate da Staphylococcus aureus
Ci sono molte polemiche sulla necessità di un trattamento, sull'uso di farmaci antibatterici quando lo Staphylococcus aureus viene rilevato in un bambino. Ma solo un medico che valuterà la situazione nel suo insieme può prendere una decisione sull'opportunità della terapia e scegliere i farmaci necessari per il bambino. In effetti, il trasporto di S. aureus in un bambino non finisce sempre con lo sviluppo della malattia.
I principali gruppi di farmaci per il trattamento dell'infezione da stafilococco
Farmaci antibatterici
Nel caso di un'infezione da stafilococco, gli antibiotici sistemici sono quasi sempre necessari. Il risultato della coltura batteriologica con determinazione della sensibilità ai farmaci comuni aiuterà nella scelta dell'agente necessario. Quindi, in caso di rilevamento di stafilococco sensibile alla miticillina, molti farmaci da gruppo di antibiotici β-lattamici, macrolidi, cefalosporine ("Ampiox", "Oxacillin", "Cefepim").
La situazione con il trattamento delle infezioni causate da ceppi del patogeno resistenti alla meticillina è più complicata. I farmaci convenzionali in questo caso sono impotenti. I medici devono prescrivere un trattamento con farmaci potenti, tenendo conto della sensibilità agli antibiotici (vancomicina, ciprofloxocina, fuzidina, clindamicina).
Se un'infezione da stafilococco ha portato allo sviluppo di una condizione grave in un bambino, ricorrono all'uso di diversi agenti antimicrobici, una combinazione di antibiotici di vari gruppi.
Batteriofagi

Ci si può aspettare un'elevata efficacia del trattamento e un numero minimo di effetti collaterali dall'uso della terapia dei fagi. Questi farmaci sono virus specifici in grado di distruggere un batterio specifico. Per l'infezione da stafilococco, vengono utilizzati "batteriofago stafilococco" e "piobatteriofago".
A seconda delle manifestazioni dell'infezione, questi farmaci possono essere utilizzati sia localmente, sotto forma di lozioni e irrigazioni, sia all'interno, con enterite stafilococcica. Inoltre, questi agenti vengono utilizzati per la somministrazione nelle cavità corporee, ad esempio nella vescica addominale o pleurica.
Immunostimolanti
Per la formazione di meccanismi di difesa contro lo stafilococco, sono stati sviluppati vaccini speciali, tossoide stafilococcico. Un piccolo paziente può preparare anticorpi contro il patogeno dall'immunoglobulina antistafilococcica, plasma iperimmune.
Se il bambino ha spesso esacerbazioni di infezione da stafilococco, dovresti considerare l'uso di farmaci a base di lisati batterici (IRS-19, Bronchomunal, Imudon). Questi farmaci sono in grado di formare difese immunitarie contro vari batteri. Ma sebbene molti studi indichino risultati positivi del trattamento con questi farmaci, la loro efficacia non è stata ancora dimostrata.
Procedure generali di rafforzamento
Di grande importanza nello sviluppo dell'infezione da stafilococco è lo stato del sistema immunitario del bambino. I genitori non dovrebbero dimenticare l'importanza di metodi così semplici ed economici per rafforzare le difese del corpo come l'indurimento, le passeggiate regolari e una corretta alimentazione.
I neonati nei primi 6 mesi dovrebbero essere nutriti esclusivamente con latte materno, che favorisce lo sviluppo della normale microflora intestinale e forma difese immunitarie contro molte infezioni. La dieta delle briciole dopo sei mesi dovrebbe essere variata, dovresti assolutamente includere frutta e verdura fresca, cereali e piatti di carne. Questi prodotti sono ricchi di vitamine e microelementi necessari per il bambino.
Complicazioni e conseguenze dell'infezione da stafilococco trasferita
La complicanza più formidabile dell'infezione da stafilococco per il bambino è la sepsi. L'onfalite è particolarmente pericolosa per i neonati, poiché l'agente patogeno si diffonde rapidamente in tutto il corpo attraverso i vasi ombelicali.
Inoltre, dopo aver subito un'infezione acuta, i bambini spesso acquisiscono malattie croniche dell'apparato respiratorio e digerente. In caso di violazione delle proprietà protettive del corpo, i segni della malattia possono apparire di nuovo.
Prevenzione dell'infezione da stafilococco
Per proteggere il bambino dall'infezione da stafilococco, i portatori della malattia dovrebbero essere identificati e trattati in tempo. Il personale medico delle istituzioni mediche viene regolarmente sottoposto a esami programmati, se necessario, gli operatori sanitari ricevono cure adeguate.
Trovare il bambino dopo la nascita con la madre, sdraiarsi sullo stomaco e allattare precocemente riduce significativamente il rischio di infezione del neonato da batteri patogeni.
Per prevenire le malattie in un bambino, vale la pena osservare un regime igienico, lavarsi accuratamente le mani quando si prende cura di un bambino. Evitare il contatto tra il bambino e gli adulti con manifestazioni di malattie infettive del rinofaringe, pelle delle mani.

Conclusione
Lo Staphylococcus aureus è il colpevole nello sviluppo di molte malattie infettive pericolose. Ha una resistenza colossale all'azione di molti antibiotici e antisettici. Ma questo microbo non sempre causa malattie, spesso i sintomi dello stafilococco nei neonati sono assenti, c'è un portatore asintomatico a lungo termine dei batteri.
La questione se il bambino necessita di cure dovrebbe essere decisa individualmente in ciascun caso, in base al benessere del bambino.