Fin dai primi giorni di vita, il bambino conosce il mondo che lo circonda attraverso la vista. Qualsiasi violazione, anche minore, nella struttura o nel lavoro dell'occhio minaccia di gravi conseguenze in futuro. Il rispetto delle regole della cura degli occhi nei bambini piccoli aiuta nella prevenzione della maggior parte delle malattie.
"Gli occhi del bambino si deteriorano" è un problema che spesso le giovani madri devono affrontare. Sotto una dichiarazione così seria di solito si trova la presenza di una malattia infiammatoria delle palpebre, della congiuntiva o del sistema lacrimale.
Quali sono i sintomi della malattia?
Per un'infezione agli occhi che si verifica nei neonati sotto forma di blefarite, congiuntivite o dacriocistite, è caratteristico:
- la formazione di un gran numero di croste situate lungo il bordo ciliare delle palpebre (occhi aspri);
- la comparsa di contenuti purulenti quando si preme sull'area del sacco lacrimale;
- arrossamento della membrana bianca dell'occhio (iperemia);
- la presenza o l'assenza di manifestazioni generali del processo infettivo, a seconda della gravità della malattia (aumento della temperatura corporea, umore mutevole del bambino, diminuzione o aumento dell'attività fisica).
Cosa si dovrebbe fare se un bambino ha un occhio insanguinato? È necessario contattare immediatamente un oftalmologo. Qualsiasi ritardo può influire negativamente sulla funzione degli organi e portare alla disabilità.
Perché gli occhi di un bambino si deteriorano?
Nei bambini del primo anno di vita il sistema immunitario è imperfetto, qualsiasi processo infettivo può procedere in modo molto violento, con il coinvolgimento di molti organi e sistemi. La minima inosservanza delle regole di igiene personale può portare allo sviluppo di reazioni infiammatorie.
L'occhio del bambino sta marcendo, quale malattia puoi sospettare?
Ad eccezione delle lesioni agli occhi, ci sono tre malattie principali, nel quadro clinico di cui esistono la presenza di un processo purulento:
- dacriocistite,
- blefarite,
- congiuntivite.
Dacriocistite
La dacriocistite è un processo infiammatorio che si verifica nel sacco lacrimale, la cui causa principale è l'ostruzione del canale nasolacrimale.
A causa dello sviluppo, la dacriocistite è divisa in primaria (che si verifica durante le prime settimane di vita) e secondaria (che si sviluppa nei bambini più grandi).
Una differenza caratteristica, con la somiglianza dell'intero quadro clinico (iperemia congiuntivale, edema palpebrale, secrezione purulenta, abbondanza di croste sulle palpebre), è che questa malattia è unilaterale. Quasi tutte le madri notano che solo un occhio festeggia in un neonato.
 Nei neonati, la causa dello sviluppo della malattia risiede in un film gelatinoso situato nella parte inferiore del canale nasolacrimale, che dovrebbe rompersi con il primo respiro. Se questo processo non si è verificato nel bambino, allora è la mancanza di pervietà del canale nasolacrimale che è la ragione principale dello sviluppo del processo infiammatorio. Il bambino presenta lacrimazione persistente con comparsa di secrezione mucosa e purulenta con ulteriore progressione della malattia.
Nei neonati, la causa dello sviluppo della malattia risiede in un film gelatinoso situato nella parte inferiore del canale nasolacrimale, che dovrebbe rompersi con il primo respiro. Se questo processo non si è verificato nel bambino, allora è la mancanza di pervietà del canale nasolacrimale che è la ragione principale dello sviluppo del processo infiammatorio. Il bambino presenta lacrimazione persistente con comparsa di secrezione mucosa e purulenta con ulteriore progressione della malattia.
La dacriocistite secondaria si verifica nei bambini più grandi. Molto spesso, questa malattia è una conseguenza della dacriocistite non trattata dei neonati. Lo sviluppo di questa malattia è anche associato a sinusite cronica o lesioni al naso o agli occhi.
Diagnosi di dacriocistite
Oltre alle tecniche diagnostiche standard (determinazione dell'acuità visiva e del campo visivo (eseguita per bambini di età superiore a 4 anni), esame del fondo oculare, esame alla luce diretta e trasmessa)), eseguire procedure speciali:
- Prova tubolare Vesta. Un pezzo di cotone idrofilo viene introdotto nel passaggio nasale inferiore, mentre una soluzione colorante viene instillata nell'occhio. Un test è considerato positivo se il tampone si è macchiato entro 2 minuti. Se, dopo 10 minuti, la vernice non ha impregnato il cotone idrofilo, il test è considerato negativo e la diagnosi di dacriocistite è confermata.
- Il sondaggio del canale nasolacrimale nei bambini, a scopo diagnostico, viene eseguito con grande cura, poiché le strutture sono molto delicate e la reazione dei bambini piccoli è pronunciata.
- Test lacrimale Vesta. Il sacco lacrimale viene pre-pulito premendo e risciacquando con una soluzione di acido borico al 2%. Quindi viene instillata la soluzione di protargol. Dopo che il bambino ha sbattuto le palpebre, i resti di protargol vengono puliti e premuti sull'area del sacco lacrimale. Con la normale funzione del canale nasolacrimale, dovrebbe apparire un liquido colorato.
- La radiografia a contrasto del dotto lacrimale consente la visualizzazione del livello di ostruzione nel canale nasolacrimale.
Sempre, prima di iniziare il trattamento, viene prelevato uno striscio dalla cavità congiuntivale per uno studio batteriologico, che consente di identificare l'agente eziologico della malattia e selezionare la terapia antibiotica.
Trattamento della dacriocistite
- la dacriocistite primaria è facilmente curabile, quindi se noti che l'occhio di un neonato è infetto, consulta immediatamente un oftalmologo;
- con un processo purulento pronunciato, gli antibiotici sono prescritti sotto forma di gocce, tenendo conto della sensibilità ad essi;
- Il principale metodo di trattamento è considerato il massaggio dell'area del sacco lacrimale, la cui tecnica viene insegnata da un oftalmologo. Il massaggio deve essere eseguito 5 volte al giorno, prima di nutrire il bambino, per 2 settimane. Non provare a massaggiare prima di aver consultato il medico. Ricorda che una mossa sbagliata può fare più male che bene;
- nei casi in cui l'effetto desiderato non è stato raggiunto, verrà consigliato di risciacquare i dotti lacrimali;
- se la pervietà non può essere ripristinata, il passo successivo sarà eseguire il suono, o bougie del canale lacrimale per rimuovere l'ostacolo e garantire la lacrimazione;
- nei casi più gravi, è indicato un trattamento chirurgico: dacriocistorinostomia, la cui condotta è finalizzata alla creazione di un canale nasolacrimale artificiale;
- la dacriocistite secondaria viene trattata solo prontamente.
Blefarite
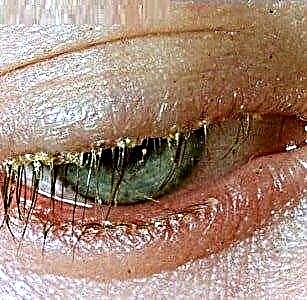 la blefarite è una malattia infettiva e allergica manifestata da un processo infiammatorio nella regione dei margini palpebrali;
la blefarite è una malattia infettiva e allergica manifestata da un processo infiammatorio nella regione dei margini palpebrali;- spesso abbondanza di croste, attaccatura di ciglia ed edema nell'area dell'infiammazione: crea un'immagine di suppurazione o suppurazione dell'occhio;
- la causa principale dell'insorgenza della malattia nei neonati è una violazione delle regole di igiene personale.
La blefarite, a seconda della forma della malattia, è divisa in squamosa, ulcerosa, angolare, meibomiana e demodettica.
- La blefarite ulcerosa tende a svilupparsi principalmente nei bambini. È caratterizzato da una grave sindrome del dolore, poiché sotto le squame delle palpebre ci sono sempre piaghe che sanguinano.
- Negli adolescenti, la blefarite angolare è più comune, una caratteristica della quale è la presenza di contenuti schiumosi, squame e ulcere agli angoli degli occhi.
- La blefarite demodettica, causata da una zecca del genere Demodex, si verifica con la stessa frequenza sia negli adulti che nei bambini e si manifesta con una abbondante perdita di ciglia, i follicoli di cui si nutre la zecca.
Diagnosi di blefarite
Prima del trattamento, viene eseguito l'esame necessario:
- tecniche diagnostiche standard: determinazione dell'acuità visiva e del campo visivo (eseguita per bambini di età superiore a 4 anni), esame del fondo oculare, esame in luce diretta e trasmessa));
- esame diagnostico speciale - microscopia di croste e ciglia.
Sempre, prima di iniziare il trattamento, viene prelevato uno striscio dalla cavità congiuntivale per uno studio batteriologico, che consente di identificare l'agente eziologico della malattia e selezionare la terapia antibiotica.
Trattamento
- se si verificano gli occhi festanti o la suppurazione delle palpebre, vengono prescritti unguenti antibatterici, che devono essere applicati almeno 4 volte al giorno;
- per migliorare le proprietà rigenerative della pelle, i bordi delle palpebre sono lubrificati con olio di olivello spinoso;
- spalmare i bordi delle palpebre con una soluzione di verde brillante non è raccomandato per i bambini a causa dell'elevata probabilità di sviluppare un'ustione chimica sia della palpebra che dell'occhio stesso;
- con blefarite demodettica, vengono prescritti unguenti speciali (zinco-ittiolo, metronidazolo e altri) e gel per il lavaggio, volti ad eliminare la zecca. Vengono applicati ininterrottamente per 25 giorni, dopodiché viene eseguito un riesame di ciglia e squame.
Ricorda che l'automedicazione può essere pericolosa per la salute, assicurati di consultare un oftalmologo.
Congiuntivite
- la congiuntivite è una malattia in cui il processo infiammatorio si verifica nella congiuntiva;
- il sistema immunitario nei bambini è incline a risposte iperreattive a qualsiasi agente infettivo, quindi, anche nei neonati, gli occhi possono peggiorare;
- nei bambini, la congiuntivite non trattata può portare a complicazioni;
- se l'occhio del bambino festeggia, le sue condizioni generali peggiorano: il bambino è capriccioso e cerca di strofinarsi gli occhi;
- nonostante il fatto che lo scarico purulento sia caratteristico della congiuntivite batterica, il decorso di qualsiasi congiuntivite può essere complicato dall'aggiunta di un componente infettivo;
- di solito la congiuntivite epidemica è comune in autunno e in primavera, ma può anche verificarsi nelle estati fredde e piovose. Puoi essere infettato dalla congiuntivite per contatto - attraverso effetti personali.

La malattia è più grave in tenera età. Oltre al fatto che gli occhi del bambino si deteriorano, c'è spesso una risposta generale del corpo: brividi con un forte aumento della temperatura a numeri elevati, letargia, adinamismo.
- gli occhi di un bambino possono deteriorarsi in presenza di un processo infiammatorio in altri organi e tessuti. In questo caso, lo sviluppo della congiuntivite è considerato come una manifestazione di una reazione settica, che prescrive una massiccia terapia antibiotica;
- un occhio viene inizialmente battuto, il processo diventa bilaterale dopo 2-3 giorni. Lo scarico è purulento, il suo colore può variare dal giallo al verde, è caratteristico la presenza di molte croste lungo il bordo ciliare delle palpebre, il blefarospasmo pronunciato. La congiuntivite epidemica è sempre differenziata dalla difterite, una caratteristica della quale è la presenza di croste praticamente non rimovibili lungo il bordo delle palpebre e delle membrane sulla congiuntiva. Se provi ancora a rimuoverli, i tessuti sottostanti iniziano a sanguinare pesantemente;
- un gruppo speciale di congiuntivite causata da infezioni a trasmissione sessuale - gonococciche e da clamidia - sono un altro motivo per cui gli occhi di un neonato si deteriorano.
Il bambino è infetto al momento del parto. Lo sviluppo è veloce, fulmineo. Lo scarico sieroso durante il giorno diventa emorragico e quindi purulento con un colore verde pronunciato.
Una caratteristica caratteristica è il sanguinamento congiuntivale al contatto con esso. Si sviluppa quasi sempre un'ulcera corneale, caratterizzata da un'alta probabilità di perforazione con successiva morte dell'occhio. Le funzioni visive non vengono ripristinate.
Diagnosi di congiuntivite
Vengono utilizzate tecniche diagnostiche standard (determinazione dell'acuità visiva e del campo visivo (eseguita per bambini di età superiore a 4 anni), esame del fondo oculare, esame in luce diretta e trasmessa).
Trattamento della congiuntivite
Cosa fare se un occhio sta marcendo in un bambino o in un neonato?
- sempre, prima di iniziare il trattamento, viene prelevato uno striscio dalla cavità congiuntivale per uno studio batteriologico, che consente di identificare l'agente eziologico della malattia e selezionare la terapia antibiotica;
- la congiuntivite non viene trattata da sola, anche con un decorso relativamente lieve, è necessaria la consultazione con un oftalmologo. Le gocce antibatteriche e antinfiammatorie auto-prescrittive mettono in pericolo lo sviluppo di complicanze. Le ricette della medicina tradizionale molto spesso portano a conseguenze indesiderabili, fino alla perdita dell'organo visivo;
- il trattamento farmacologico si basa sull'uso di colliri antibatterici. I loro principali ingredienti attivi sono i fluorochinoloni (consigliati per l'uso dall'età di 7 anni) o gli aminoglicosidi (usati dalla nascita). Tuttavia, con un processo infettivo pronunciato, quando il rischio di perdere un organo della vista è superiore alle possibili reazioni collaterali, i farmaci antibatterici possono essere utilizzati indipendentemente dall'età del bambino. Gli occhi sono spesso sepolti, fino a 8 volte al giorno.
Prevenzione della congiuntivite nei neonati in ospedale
La prevenzione della congiuntivite da clamidia e gonococco viene effettuata prescrivendo l'igiene prenatale per le donne in gravidanza, seguita da trattamento e instillazione di antisettici e colliri antibatterici nei neonati immediatamente dopo la nascita.

Va ricordato che anche con l'immagine classica del processo infiammatorio, non si dovrebbe scartare la lesione all'organo della vista. Il rischio di infezione delle strutture interne è alto. In questo caso, il trattamento tempestivo prescritto è il segreto di una cura di successo!
Una corretta assistenza all'infanzia, una formazione precoce nelle regole dell'igiene personale da due a tre anni, il temperamento e la stimolazione dell'immunità proteggeranno te e il tuo bambino da un gruppo così formidabile di malattie infettive degli occhi, che preserverà la vista per molti anni!

 la blefarite è una malattia infettiva e allergica manifestata da un processo infiammatorio nella regione dei margini palpebrali;
la blefarite è una malattia infettiva e allergica manifestata da un processo infiammatorio nella regione dei margini palpebrali;